MIGRAÑA – MÁS QUE UN DOLOR DE CABEZA
INTRODUCCIÓN
La migraña es un problema clínico muy común que se caracteriza por episodios de ataques de dolor de cabeza y síntomas asociados, como náuseas, sensibilidad a la luz, al sonido o a movimientos de la cabeza. Es considerado generalmente como un problema de dolor de cabeza, pero durante los últimos años se ha vuelto aparente que muchos pacientes que sufren de síntomas de migraña no poseen dolores de cabeza como síntoma primordial. Estos pacientes tienen un malestar principal relacionado con mareos, dolor de oídos, oídos tapados, presión sinusal, y hasta fluctuantes pérdidas auditivas. Afortunadamente, los regímenes de tratamiento largamente establecidos para los clásicos dolores de cabeza producidos por la migraña son generalmente eficientes para atacar a estos síntomas “atípicos” de la migraña.
¿CUÁN COMÚN ES LA MIGRAÑA?
Actualmente existen 28 millones de Americanos con dolores de cabeza “clásicos” de la migraña. En una habitación con 100 personas, 13 de ellas probablemente tengan migraña. Esto la hace tan común como la diabetes y el asma combinadas. El número de personas que sufre de las formas atípicas de la migraña es desconocido. Las mujeres tienen una probabilidad 3 veces mayor de tener migraña que los hombres. Si bien cualquier persona puede tener migraña a cualquier edad, lo más común es entre las edades de 30 y 50 años. El pico de incidencia de migraña en las mujeres ocurre a los 35 años de edad—a esta edad, el 28% de las mujeres posee dolores de cabeza de migraña. El pico de incidencia de migraña en hombres ocurre a los 30 años de edad—a esta edad, alrededor del 10% de los hombres posee dolores de cabeza de migraña.
La migraña es un problema de toda la vida. Puede comenzar durante la niñez y luego desaparecer y reaparecer bajo nuevas formas a través de la vida de una persona. En general, se produce un decrecimiento en la intensidad de los dolores de cabeza y un aumento en la incidencia de síntomas atípicos de la migraña (vértigo, dolores de oído, síntomas intestinales, etc) a medida que los pacientes maduran.
Los estudios muestran que sólo un 48% de la gente con dolores de cabeza de migraña han tenido una diagnosis y están siendo tratadas por sus dolores de cabeza. Lamentablemente, solo el 29% de las personas que padecen de migrañas en los Estados Unidos se encuentran satisfechos con el tratamiento recibido. Esto es generalmente un reflejo de la falta de entendimiento de la naturaleza de la migraña y de su tratamiento, o una falta de compromiso para recibir tratamientos eficientes. Esperamos que este material te ayude a conseguir tener un mejor control de tus síntomas de migraña, cualesquiera que sean, y puedas mejorar tu calidad de vida.
¿EN QUÉ SON DIFERENTES LAS PERSONAS CON MIGRAÑA?
La migraña es un problema hereditario de canales iónicos en el cerebro. Esto puede resultar en lo que puede describirse como un “cerebro sensible”. La mayoría de las personas expuestas a sonidos muy fuertes, luz muy brillosa o movimientos excesivos pueden adaptarse a estos fuertes estímulos en cuestión de minutos, pero en el cerebro de una persona con migraña, la fuerza de estos estímulos sigue creciendo hasta que se genera una crisis de migraña. Esta falta de habilidad para adaptarse a estimulaciones sensoriales fuertes nos ayuda a entender por qué tantos pacientes con migraña poseen dolores de cabeza u otros síntomas de la migraña que pueden ser provocados por luz brillosa, ruido excesivo, olores fuertes, o movimientos excesivos.
¿QUÉ SUCEDE DURANTE UN ATAQUE DE MIGRAÑA?
Puede ocurrir actividad anormal en, sobre y alrededor del cerebro durante un ataque de migraña. Durante estudios de imágenes cerebrales en pacientes que sufren de ataques de migraña se ha encontrado una profunda hiperactividad en el tronco encefálico y otros centros del cerebro que controlan el dolor y otras sensaciones de la cabeza. Esto significa que una persona que tenga migraña y percibe dolor, movimiento o sonido tenderá a sufrir una experiencia exagerada y distorsionada del dolor, movimiento o sonido que puede ser tan intensa que no tenga más remedio que quedarse en un lugar quieto y oscuro y dormir hasta que el dolor termine. Otros síntomas de la migraña que ocurren profundos en el cerebro son: congestión nasal, retención de fluidos, letargia, náuseas, desmayos, ansiedad, fiebre y hasta convulsiones.
Durante un episodio de migrañas, los pacientes también tienen una actividad eléctrica alterada en la superficie del cerebro. Esto generalmente ocurre sobre las áreas del cerebro correspondientes a la visión, y puede resultar en fenómenos visuales inusuales, como la aparición de pequeñas ráfagas tipo chispas, líneas onduladas, puntos ciegos, o hasta incluso una pérdida total de la visión en algunos pocos casos. La actividad anormal de la región cortical del cerebro puede resultar en confusión temporal, inhabilidad para hablar, entumecimientos, o hasta parálisis en alguna parte del cuerpo. Estos síntomas que ocurren en la superficie del cerebro son generalmente de corta duración, durando como máximo unos 20 minutos.
El dolor de cabeza punzante y doloroso puede estar asociado a la sensibilización de los vasos sanguíneos alrededor del cerebro por químicos anormales que ellos mismos irradian, generándoles heridas.
¿QUÉ ES UN DISPARADOR DE MIGRAÑA?
Un disparador de migraña es cualquier factor ambiental, dietario o psicológico que pueda provocar actividad de migraña en el cerebro.
DISPARADORES AMBIENTALES
Algunos ejemplos de disparadores ambientales son: olores, luz brillosa, ruidos, y cualquier otro estímulo sensorial excesivo. Los estímulos de dolor que disparan la migraña ocurren generalmente en la cabeza y en el cuello. Los más comunes son lesiones en el cuello y espasmos, dolor en la articulación temporomandibular, y dolor sinusal. El 40% de las personas con migraña se ven afectadas por los cambios de temperatura. El mecanismo de este disparador no ha sido totalmente entendido aún.
DISPARADORES ALIMENTICIOS
Existen cientos de potenciales disparadores de migraña debidos a un tema alimenticio. En la web es posible encontrar una lista de los alimentos que pueden contribuir a generar migraña. En líneas generales, estos alimentos entran dentro de dos grandes categorías: 1) productos derivados de alimentos añejados y 2) alimentos con químicos similares a los neurotransmisores que utiliza nuestro cerebro. Los productos derivados de alimentos añejados se encuentran generalmente en productos fermentados como el vino, quesos curados y el yogur. Los alimentos con químicos similares a nuestros neurotransmisores que pueden empeorar una migraña son, por ejemplo, el café, el chocolate y los nitratos utilizados en muchas de las comidas pre-cocidas y empaquetadas. Los disparadores alimenticios no son el resultado de una alergia, pero son sensibilidades químicas directas.
Existe una percepción general equivocada de que si una persona es sensible a un alimento, lo sabrá, porque sufrirán síntomas de migraña al cabo de una hora luego de ingerir ese alimento en particular. En realidad, algunos efectos pueden llegar inmediatamente o en algunas ocasiones varios días después. Además de esta confusión, la realidad es que muchos de los disparadores alimenticios reales no generan migraña por sí mismos, sino que lo hacen al combinarse con otros disparadores parciales, y juntos pueden provocar un ataque de migraña. Por ejemplo, algunas personas con migraña pueden comer chocolate o tomar vino sin problemas, pero si consumen vino y chocolate al mismo tiempo pueden sufrir un ataque de migraña. En general recomendamos una dieta de prueba inicial que evite solamente los disparadores de migraña más comunes. Si no se consiguen buenos resultados luego de unas semanas, se debe aplicar una dieta comprensiva que elimine todos los potenciales disparadores de migraña. Puede tomar entre 6 a 10 semanas para que un paciente que sufra de migraña severa y debilitante comience a mejorar. Luego de que se consiga una mejora en los síntomas, los alimentos bajo sospecha pueden ser incluidos en la dieta de a uno a la vez para observar si resultan en un disparador de migraña importante para el paciente o no. A pesar de la dificultad que conlleva una prueba de este tipo, hemos llegado a la conclusión que hasta las personas con las migrañas más severas tienden a responder positivamente y terminan viéndose recompensados por sus esfuerzos.
Para ver una lista de los disparadores alimenticios más comunes de la migraña, haga clic aquí. Esta lista puede ser impresa y contiene todos los alimentos en orden alfabético, para que resulte fácil de utilizar en un supermercado.
DISPARADORES PSICOLÓGICOS
Probablemente el disparador más común de la migraña sea el estrés. Los pacientes usualmente muestran síntomas más fuertes cuando se encuentran cansados y sufren de falta de sueño. También hay muchos otros tipos de estrés psicológico que pueden desencadenar en migraña, como hambre, ejercicio, y dolor. Algunos pacientes sufren de migraña debido a dormir demasiado, y no logran entender por qué la mayor parte de sus fines de semana se ven arruinados por dolores de cabeza o mareos. Las migrañas son generalmente generadas por cambios hormonales, como una caída en los niveles de estrógeno antes del período menstrual o luego de la menopausia.
Un estrés psicológico sutil, como una astenopia, puede generar una migraña. No es poco común que alguien que sufre dolores de cabeza nuevos descubra que la prescripción de sus gafas ha cambiado. Actualizar la prescripción puede generar efectos increíblemente positivos. Te pedirán que consideres una examinación ocular si no se identifican otros disparadores evidentes.
Otros disparadores fisiológicos comunes son dolor de la articulación temporomandibular, problemas de cuello y sinusitis. El tratamiento de cualquiera de estos problemas puede conllevar una reducción muy grande de los síntomas típicos y atípicos de la migraña.
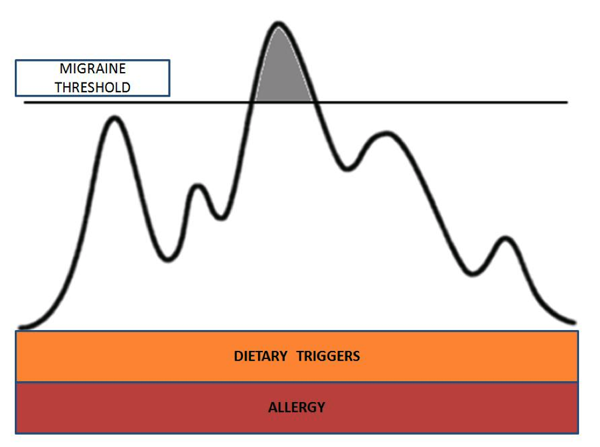
Tal como puede verse en la figura debajo, los disparadores ambientales, fisiológicos y alimenticios pueden sumarse de diferentes maneras en días diferentes. Cuando el umbral de migraña de una persona es superado, comienzan a generarse dolores de cabeza u otros síntomas relacionados a la migraña. La eliminación de cualquier disparador como disparadores alimenticios y alergia pueden dar más lugar a otros disparadores menos controlables, como el estrés y los cambios climáticos, para que se sumen antes de superar el umbral de migraña. Reducir la carga de disparadores resulta en síntomas severos cada vez menos frecuentes.
TRATAMIENTO DE LA MIGRAÑA
Parece sencillo tomar medicaciones para el dolor o medicaciones abortivas como narcóticos o triptanos para suprimir los síntomas, pero cuando se toman frecuentemente, estos pueden empeorar el problema causando que los síntomas se intensifican más aún. Es típico que los pacientes ingresen en un ciclo vicioso, resultando en un decrecimiento en el rendimiento laboral y en el hogar con las consecuencias emocionales esperadas antes de acudir a un tratamiento. Los mejores resultados son obtenidos por aquellos pacientes que trabajan para comprender qué es la migraña y de qué manera está afectando a sus vidas. Esto permite un enfoque de trabajo en equipo junto al médico y mejores resultados.
El pilar del tratamiento para el dolor de cabeza de migraña y sus síntomas atípicos es la identificación y evasión de disparadores. Esto requiere una educación acerca de los disparadores de migraña y el uso de un registro en el cual se le pide al paciente que escriba sus síntomas y el posible disparador para cada episodio en particular. Al contrario que para muchos disparadores ambientales y fisiológicos, los disparadores alimenticios pueden ser fácilmente evitados. En general, un intento para mejorar el estilo de vida reduciendo el estrés, mejorando hábitos de sueño, y añadiendo ejercicio de manera regular resulta beneficioso. Cuando se hace al máximo, muchos pacientes obtienen una libertad casi total de su migraña únicamente bajo este tratamiento.
A veces, los síntomas pueden ser tan constantes que los eventos individuales y sus disparadores no pueden ser fácilmente identificados. En estos casos, resulta útil dar medicaciones para elevar el umbral sobre el cual el cerebro dispara la migraña. Las mismas pueden ser medicaciones utilizadas originalmente para el control de la presión en sangre, depresión, o convulsiones, que se ha comprobado que son fácilmente toleradas y dan muy buenos resultados para prevenir ataques de migraña frecuentes. Cuando esto resulta exitoso, los ataques que continúen ocurriendo suelen ser fácilmente atribuidos a un disparador en particular o factor agravante, que puede luego ser evitado. La respuesta a una medicación puede llevar entre 6 y 8 semanas, y no es poco común que un paciente deba tomar más de un medicamento. Los pacientes que requieren medicamentos para elevar el umbral de migraña pueden esperar sinceramente una reducción de entre el 50% y el 80% en la intensidad y frecuencia de los síntomas.
Si luego de maximizar los beneficios de la identificación y evasión de disparadores para elevar el umbral de migraña aún siguen ocurriendo dolores de cabeza, se deben prescribir medicamentos para abortar los ataques agudos. Hoy en día existen medicamentos excelentes que pueden ayudar a mejorar los síntomas de la migraña, tanto aquellos profundos del cerebro como los dolorosos síntomas asociados a los vasos sanguíneos sensibilizados alrededor del mismo. Estos nuevos medicamentos son llamados triptanos. Debido a que pueden causar un “efecto rebote” y empeorar los síntomas, no deberían ser utilizados más de 6-8 veces al mes. La opinión de los doctores respecto a esto puede variar.
Algunos pacientes tendrán fuertes dolores de cabeza ocasionales que pueden ser abortados eficientemente mediante los triptanos sin el riesgo de sufrir un “efecto rebote”. Estos pacientes deberían estar permanentemente alerta a un aumento en la frecuencia e intensidad de sus dolores de cabeza, que son los primeros síntomas de un efecto rebote. El tratamiento a largo plazo de dolores de cabeza agudos mediante narcóticos conlleva generalmente a un aumento en las necesidades de medicación y debe ser considerado con mucho cuidado, especialmente en pacientes con historia de dependencia a químicos.
CÓMO LLEVAR UN REGISTRO DE MIGRAÑA
Llevar un simple registro o diario puede ser una de las herramientas más importantes para que tú y tu médico puedan tomar las decisiones de tratamiento correctas. No es necesario realizar notas extensas. De hecho, cuanto más simple sean los registros, mejor. Usa un calendario mensual, preferentemente pequeño, como una chequera que puedas llevar contigo a todas partes. Usa dos bolígrafos o lápices de colores diferentes. Con un color, marca los días en los cuales tengas dolores de cabeza. Con el otro color, marca los días en los cuales tengas mareos y otros síntomas diferentes a dolor de cabeza. Haz una nota para indicar cualquier disparador fisiológico, alimenticio o ambiental que creas que haya estado presente en las 24 horas previas al síntoma. Recuerda llevar tu diario a las citas con tu médico, ya que serán muy útiles para revisar el progreso que has tenido a primera vista.
FORMAS DE MIGRAÑA INUSUALES
Como ya sabes a esta altura, la migraña es más que un dolor de cabeza. Es una constelación de síntomas y el dolor de cabeza no es necesariamente una parte esencial. Es extremadamente importante entender esto porque a pesar de que estos síntomas atípicos de la migraña en general no responden ante medicación abortiva del modo que sí lo hace el dolor de cabeza, pueden ser gestionados a través de una identificación y anulación de disparadores o tomando medicamentos para la profilaxis o la migraña. Estos síntomas de la migraña que no son dolores de cabeza pero que son agravados a través de los típicos disparadores de migraña son llamados “equivalentes a migraña”. A continuación se mencionan otras formas comunes de los mismos.
Generalmente se observan vómitos cíclicos durante la niñez, pero pueden continuar hacia la adultez en algunos casos. Estos ataques son caracterizados por episodios recurrentes de vómitos cada 10 o 15 minutos y que generalmente continúan durante horas luego de que el episodio sea disparado. No hay dolor de cabeza. Otros pacientes pueden experimentar una migraña abdominal, que se presenta como un dolor en la parte superior central del abdomen. Es más probable que el típico dolor de estómago de la niñez sea causado por migraña que por la ingestión de alimentos que irriten directamente al estómago. La diarrea periódica, al igual que los vómitos, tienen síntomas que se manifiestan más que en la recurrente diarrea no-infecciosa. Estos pacientes generalmente se someten a extensos chequeos abdominales e intestinales para detectar infecciones o enfermedades en el intestino que suelen arrojar resultados negativos. No resulta inusual que nuestro paciente cuya migraña haya sido tratada exitosamente vea una mejora en sus síntomas abdominales tal que sea capaz de dejar de tomar medicamentos que habían estado tomando de manera crónica debido a un diagnóstico de intestino irritable. La migraña también puede ser causa de fiebres altas espontáneas. Esto es particularmente común en niños que no hayan mostrado ninguna señal de infección detectada por su pediatra. Mucho cardiólogos y personal de Emergencias se han encontrado con pacientes con dolores de pecho que no tengan ningún cambio en el electrocardiograma y cuyo dolor no responda a ningún medicamento antiácido. Los episodios atípicos de estos pacientes con migraña precordial desaparecen cuando comienzan a tomar medicamentos para la profilaxis o la migraña. Los equivalentes a migraña también pueden manifestarse a través de cambios de ánimo repentinos, particularmente bajo la forma de hiperactividad o irritabilidad o una tendencia abrumadora a sueños muy profundos que habitualmente son diagnosticados como narcoepilepsia. No es poco común que las mujeres sufran de estos síntomas equivalentes a migraña como parte de su síndrome premenstrual. Otros equivalentes a migraña como el vértigo, dolor de oídos o presión sinusal son vistos a menudo por otorrinolaringólogos y son descriptos de manera separada a continuación.
MIGRAÑA Y DOLENCIA EN EL OÍDO INTERNO
Existe un creciente interés entre los especialistas en una posible asociación entre la migraña y dolencias en el oído interno. Debido a que los vasos sanguíneos del oído interno son enervados por ramificaciones de los mismos nervios que enervan los vasos sanguíneos del cerebro asociados al dolor de cabeza producido por la migraña, el oído interno puede sufrir sus propios ataque específicos de migraña. El carácter de los síntomas en el oído puede reflejar cambios temporales en el funcionamiento normal del oído interno con síntomas que vienen y van o síntomas de mayor duración desde heridas en el delicado oído interno a cambios vasculares causados por la migraña o la liberación de mediadores inflamatorios. Los síntomas en el oído relacionados a la migraña pueden varias de un paciente a otro y pueden tomar la forma de episodios de vértigo, vértigo paroxismal posicional benigno (BPPV), vértigo posicional recurrente benigno, dolores de oído, presión aural, zumbido de oídos, pérdida auditiva fluctuante y pérdida auditiva repentina. Resulta importante ser consciente de la existencia de estas posibles asociaciones porque los síntomas usualmente responden a los tratamientos de migraña. Se debe considerar probar con un tratamiento a la migraña si se posee historial de haber sufrido una migraña anteriormente, especialmente si se contempla la realización de una cirugía destructiva. A continuación mostramos algunas entrevistas a pacientes que han tenido varios síntomas en el oído interno, generalmente no asociados a la migraña pero cuyos síntomas han mejorado luego de un tratamiento de migraña.
MIGRAÑA Y LA ENFERMEDAD DE MENIERE
Existe un creciente interés entre los otorrinolaringólogos acerca de una conexión entre la migraña y la enfermedad de Meniere. La enfermedad de Meniere es un desorden del oído interno caracterizada por zumbido de oídos, pérdida auditiva y vértigo cuya causa no es correctamente comprendida. Mientras que la prevalencia de migraña dentro de la población de Estados Unidos es del 13%, la prevalencia de migraña en pacientes con enfermedad de Meniere bilateral es del 85%.
Hemos descubierto recientemente que los pequeños vasos sanguíneos del oído interno son inervados por ramificaciones del mismo nervio que inerva los vasos sanguíneos intra-craneales que se ven profundamente afectados durante los ataques de migraña. La estimulación eléctrica de este nervio ha causado cambios de fluidos en el oído interno que pueden afectarlo lo suficiente como para causar un problema como la enfermedad de Meniere. Muchos pacientes con migraña y con la enfermedad de Meniere que fueron tratados eficientemente por su migraña han experimentado una mejora notable en sus síntomas de Meniere.
Para más información acerca de la enfermedad de Meniere.
MIGRAÑA Y VÉRTIGO
El 25% de las personas que poseen migraña experimentan vértigo junto a otros síntomas de la migraña. En muchos pacientes analizados en nuestro Centro de balance y equilibrio, el vértigo es la característica predominante de su migraña. Generalmente encontramos que han tenido más dolores de cabeza de migraña clásicos en el pasado, o que tienen una historia familiar de migraña. También pueden verse síntomas de migraña en un paciente sin historia personal o familiar de migraña. Esto es particularmente común luego de una lesión en la cabeza o un traumatismo con síntomas crónicos en el cuello. Los síntomas en el cuello y los espasmos tienden a incrementarse luego de unas semanas o meses de un traumatismo, causando dolores de cabeza y otros episodios asociados al vértigo. Estos síntomas generalmente no están asociados con presión en el oído o cambios auditivos y pueden originarse en el tronco encefálico de un procesamiento central con fallas de información de equilibrio desde los oídos internos. Esto puede explicar por qué tantos pacientes que sufren de vértigo asociado a la migraña no responden a medicamentos supresores como la meclizina o el diazepam, que funcionan únicamente en los nervios del oído interno y vestibulares, pero no en el tronco encefálico. Estos pacientes son generalmente tratados con mayor eficacia a través de terapia física para disminuir la dureza de los músculos del cuello y el dolor, así como también a través de una terapia tradicional para la migraña.
La mayoría de las personas con migraña poseen un largo historial de mareos que incluyen náuseas por movimientos del coche, de barcos, o la imposibilidad de tolerar los juegos en los parques de diversiones. La formación de una intolerancia a estos movimientos en los adultos está generalmente asociada a la migraña, mucho más que a cualquier otro desorden vestibular.
MIGRAÑA Y OTALGIA (DOLOR DE OÍDO)
Hasta un 40% de las personas con migraña muestra dolores de oídos agudos que duran solo unos segundos. Esto puede ocurrir de manera infrecuente y espontánea entre ataques de cabeza de migraña. El dolor de oído posee muchas causas, incluyendo infecciones o dolor referido del revestimiento de la garganta. Las personas con migraña que acuden al médico con dolores de oído suelen manifestar que sus oídos le resultan hipersensibles al tacto, al viento o al frío. Cuando un otorrinolaringólogo descarta todas las otras causas de dolor de oído en un paciente con historial de migraña, el tratamiento de migraña suele ser eficiente para eliminar el dolor.
MIGRAÑA Y PRESIÓN SINUSAL
Existe una gran confusión entre pacientes y médicos respecto a la fuente de los síntomas de presión facial. Si bien la presión facial es de hecho un síntoma cardinal de la sinusitis, hasta el 45% de los pacientes de migraña informan síntomas de “sinus”, incluyendo lagrimeos, goteos nasales y congestiones nasales. En la migraña, estos síntomas son causados por un fuerte flujo de señales nerviosas asociadas normalmente a la migraña, pero que causan la inflamación de las membranas mucosas en la cavidad nasal y los sinusales. Estos síntomas pueden durar solo unos pocos minutos u horas durante un episodio de migraña. Los síntomas sinusales causados por resfríos o infecciones tienden a durar varios días.
También se asocia a la migraña con un dolor sinusal, que se siente como una presión, y que puede ser el único dolor de cabeza experimentado en una migraña. En una migraña, los síntomas tienden a durar entre algunos minutos y horas más que durante días, como sucede en las infecciones sinusales. El 50% de los pacientes con migraña reportan que sus dolores de cabeza están influenciados por el clima. .
MIGRAÑA Y FORAMEN OVAL PERMEABLE
Existe un creciente interés en la relación entre la migraña y el foramen oval permeable (PFO). El foramen oval permeable es un agujero en el corazón importante para nuestra circulación antes de que nazcamos y respiremos aire. Tras el nacimiento, el agujero normalmente se cierra. En algunas personas, puede permanecer parcialmente abierto. El foramen oval permeable es más común en pacientes con migraña con aura, y la migraña con aura es la que predomina en pacientes con PFO. Las personas con migraña con y sin aura pueden tener un beneficio significativo tras la finalización de un PFO, pero hasta el día de hoy no existe ningún estudio próspero para confirmarlo.
BOTOX Y MIGRAÑA
El botox es un agente paralizante utilizado por doctores para disminuir la actividad muscular. Muchos pacientes con migraña que no han tenido éxito a través de terapias estándar responden a inyecciones de botox en los músculos del cuero cabelludo. A pesar de su efectividad, estas incómodas inyecciones deben ser repetidas cada 8-12 semanas. Son muy pocos los pacientes que requieren de botox para controlar la migraña.
¿DÓNDE PUEDO APRENDER MÁS ACERCA DE LA MIGRAÑA?
Más allá de estas pocas páginas, normalmente recomiendo que mis pacientes lean el libro, Cura tu Dolor de Cabeza, el Programa 1-2-3 de David Buchholz. Este libro contiene un plan integral de dieta compuesta completamente de alimentos que no generan migraña. Es mucho más sencillo seguir esta dieta que sospechar de cualquier alimento que tengas en tu hogar o que veas en el supermercado. También enseña y enfatiza los conceptos de “efecto rebote” y el carácter aditivo de los disparadores de migraña. Los pacientes que poseen un vértigo severo relacionado a la migraña pueden tener dificultades para leer todo el libro debido a su condición. Se verán muy beneficiados si pueden leer el libro junto a un familiar que pueda ayudarlos a mantener la atención y comprender todos los conceptos del libro.
Aquellos pacientes que no tengan mucho hábito de lectura y que tengan manifestaciones de migraña muy atípicas suelen encontrar muchos beneficios en las experiencias de Oliver Sacks, en su libro Migraña. El Dr. Sacks es un neurólogo con muchísimo conocimiento y con un talento especial para escribir que sufre de migraña desde los 2 años de edad. Ha juntado una impresionante cantidad de historias de pacientes, tanto con síntomas comunes como síntomas extremadamente inusuales de migraña.
Asociación de Desordenes de Migraña http://www.migrainedisorders.org/
GUÍA DE TRATAMIENTO PARA MÉDICOS
Para el tratamiento, recomendamos una dieta estricta de control de migraña, eliminando los disparadores de migraña más comunes como chocolate, vino, cafeína, algunos quesos, yogures y nueces. También recomendamos establecer un cronograma de horarios sueño y un programa de ejercicio aeróbico. También se debe pedir a los pacientes que eviten los medicamentos vasoconstrictivos como la pseudoefedrina, y minimizar el uso de triptanos, que pueden causar “efectos rebote”.
Cuando los pacientes siguen estos lineamientos y aún tengan síntomas asociados a la migraña, recomendamos el uso de medicaciones profilácticas en lugar de agentes de “soluciones rápidas” como triptanos, narcóticos o esteroides. Los medicamentos profilácticos más eficientes son elegidos basándose en otros problemas médicos del paciente y a la tolerancia a efectos colaterales. Algunos regímenes sugeridos son:
Bloqueadores de canales de calcio: Diltiazem CD 120 mg/d aumentando si se tolera a 240-480 mg total/d, usualmente dividido en 2 dosis. Los efectos colaterales más comunes son constipación e hipertensión, pero en general este es el régimen más tolerable.
Antidepresivos: Nortriptyline comenzando en dosis BAJAS (10 mg/d) y aumentando lentamente hasta 50-100 mg por las noches. Ocasionalmente pueden necesitarse dosis más altas (100-200 mg). Los efectos colaterales más comunes son síntomas de boca seca y sedación. Los agentes SSRI tienen beneficios menos probados para el control de migraña.
Bloqueadores beta: Propranolol LA 60 mg/d aumentando si es necesario hasta 160 mg/d. Las contraindicaciones habituales son obstrucción de las vías respiratorias y diabetes. La depresión puede ser empeorada debido a los bloqueadores beta. El Nadolol tiene menos efectos colaterales negativos; se comienza con 20 mg/d y luego se incrementa si es necesario hasta 120 mg/d.
Anticonvulsivos: El valproato de sodio 250-500 mg BID es generalmente bien tolerado, pero el hígado debe ser monitoreado. Gabapentin a una pequeña dosis de 300 mg al día, con dosis incrementándose semanalmente hasta tres dosis de 300 mg tres veces por día (900 mg en total). Luego puede ser incrementado gradualmente hasta 1800 mg por día (divididos en 3 dosis), o hasta que comiencen a aparecer efectos secundarios. Posee la incomodidad de dosis muy frecuentes, pero con pocos efectos secundarios. Se precisa ajustar las dosis en casos de insuficiencia renal, y esta medicación no debe ser utilizada en niños menores a 12 años. Se ha demostrado que el Topiramate es un agente profiláctico muy eficiente para tratar la migraña. Se comienza con 25 ms por día y luego se incremente semanalmente hasta 100-200 mg por día. Se recomienda un monitoreo para acidosis metabólica y nefrolitiasis.
Se les advierte a todos los pacientes que muchas veces los síntomas de la migraña no responden a estas intervenciones. Se requiere mucha paciencia tanto del paciente como del médico, ya que se pueden requerir 6-8 semanas de cambios en las dietas o de dosis completas de estos medicamentos para que se comience a ver algún beneficio.
Ansiedad, depresión y hasta ataques de pánico son diagnósticos que frecuentemente aparecen en estos pacientes. Estos diagnósticos deben ser reconocidos y discutidos. La elección de una medicación profiláctica puede también verse influenciada por estas otras condiciones.
Una de las mejores fuentes para los terapeutas de migraña es Management of Headache and Headache Medications, de Lawrence Robbins. Explica estrategias muy claras para terapias primarias, secundarias y combinadas para tratar la migraña y otros tipos de dolores de cabeza en un formato fácil de aplicar.
Una grabación de una conferencia reciente acerca de la Migraña, la Migraña Vestibular y la Enfermedad de Meniere:
BIBLIOGRAPHY
- Lipton RB, Stewart WF, Diamond S, et al. Prevalence and burden of migraine in the United States: data from the American Migraine Study II. Headache. 2001;41(7):646-657.
- http://www.cdc.gov/nedss/
- http://www.arthritis.org
- http://www.census.gov
- Lipton RB, Stewart WF. Migraine in the United States: a review of epidemiology and health care use. Neurology. 1993;43 (suppl 3):S6-S10.
- Stewart WF, Linet MS, Celantano DD, et al. Age- and sex-specific incidence rates of migraine with and without visual aura. Am J Epidemiology. 1991;134:1111-1120.
- Lipton RB, Stewart WF, Simon D. Medical consultation for migraine: results from the American Migraine Study. Headache. 1998;38:87-96.
- Lipton RB, Scher AI, Kolodner K, et al. Migraine in the United States: epidemiology and patterns of health care use. Neurology. 2002;58(6):885-894.
- Vinson DR. Treatment patterns of isolated benign headache in US emergency departments. Ann Emerg Med. 2002;39(3):215-222.
- Lipton RB, Stewart WF. Acute migraine therapy: do doctors understand what patients with migraine want from therapy? Headache. 1999;39 (suppl 2):S20-S26.
- Lance JW, Goadsby PJ. Mechanism and Management of Headache. London, England: Butterworth-Heinemann; 1998.
- Silberstein SD, Lipton RB, Goadsby PJ. Headache in Clinical Practice. 2nd ed. London, England: Martin Dunitz; 2002.
- Olesen J, Tfelt-Hansen P, Welch KMA. The Headaches. 2nd ed. Philadelphia, PA: Lippincott Williams & Wilkins; 2000.
- Honkasalo ML, Kaprio J, Winter T, et al. Migraine and concomitant symptoms among 8167 adult twin pairs. Headache. 1995;35:70-78.
- Ophoff RA, Terwindt GM, Vergouwe GM, et al. Familial hemiplegic migraine and episodic ataxia type-2 are caused by mutations in the Ca2+ channel gene CACNL1A4. Cell.1996;87:543-552.
- May A, Ophoff, RA, Terwindt GM, et al. Familial hemiplegic migraine locus on chromosome 19p13 is involved in common forms of migraine with and without aura. Hum Genet. 1995;96(5):604-608.
- Nyholt DR, Lea RA, Goadsby PJ, et al. Familial typical migraine: linkage to chromosome 19p13 and evidence for genetic heterogeneity. Neurology. 1998;50:1428-1432.
- Peroutka SJ, Wilhoit T, Jones K. Clinical susceptibility to migraine with aura is modified by dopamine D2 receptor (DRD2) NcoI alleles. Neurology. 1997;49:201-206.
- Welch KM, D’Andrea G, Tepley N, et al. The concept of migraine as a state of central neuronal hyperexcitability. Neurol Clin. 1990;8(4):817-828.
- D’Andrea G, Cananzi AR, Joseph R, et al. Platelet excitatory amino acids in migraine. Cephalalgia. 1989;9 (Suppl 10):105-106.
- Ferrari MD, Odink J, Bos KD, et al. Neuroexcitatory plasma amino acids are elevated in migraine. Neurology. 1990;40(10):1582-1586.
- Wang W, Schoenen J. Interictal potentiation of passive “oddball” auditory event-related potentials in migraine. Cephalalgia. 1998;18(5):261-265.
- Aurora SK, CaoY, Bowyer SM, Welch KM. The occipital cortex is hyperexcitable in migraine: experimental evidence. Headache. 1999;39(7):469-476.
- Wray SH, Mijovic-Prelec D, Kosslyn SM.Visual processing in migraineurs. Brain. 1995;118 (Pt 1):25-35.
- Afridi SK, Matharu MS, Lee L et al. A PET study exploring the laterality of brainstem activation in migraine using glyceryl trinitrate. Brain. 2005;128:932-939.
- Lashley KS. Patterns of cerebral integration indicated by the scotomas of migraine. Arch Neurol Psych. 1941;46:331-339.
- Lauritzen M. Pathophysiology of the migraine aura. The spreading depression theory. Brain. 1994;117(Pt 1):199-210.
- Olesen J, Friberg L, Olsen TS, et al. Timing and topography of cerebral blood flow, aura, and headache during migraine attacks. Ann Neurol. 1990;28(6):791-798.
- Woods RP, Iacoboni M, Mazziotta JC. Brief report: bilateral spreading cerebral hypoperfusion during spontaneous migraine headache. N Engl J Med. 1994;331(25):1689-1692.
- Hadjikhani N, Sanchez Del Rio M, Wu O, et al. Mechanisms of migraine aura revealed by functional MRI in human visual cortex. Proc Natl Acad Sci USA. 2001;98(8):4687-4692.
- Cutrer FM, Sorensen AG, Weisskoff RM, et al. Perfusion-weighted imaging defects during spontaneous migrainous aura. Ann Neurol. 1998;43(1):25-31.
- Goadsby, PJ, Lipton RB, Ferrari, MD. Migraine. Current Understanding and Treatment, Jan. 24, 2002 New England Journal of Medicine, No. 4, Volume 346:257-270 Copyright (C) 2002. Massachusetts Medical Society. All rights reserved.
- Knight YE, Edvinsson L, Goadsby PJ. Blockade of calcitonin-gene-related peptide release after superior sagittal stimulation in cat: a comparison of avitriptan and CP122,288. Neuropeptides. 1999;33(1):41-46.
- Ray BS, Wolff HG. Experimental studies on headache. Pain sensitive structures of the head and their significance in headache. Arch Surg. 1940;41:813-856.
- Goadsby PJ. Pathophysiology of headache. In: Silberstein SD, Lipton RB, Dalessio DJ, eds. Wolff’s Headache and Other Head Pain. 7th ed. New York, NY: Oxford University Press; 2001:57-72.
- Cutrer FM, Limmroth V, Woeber C, et al. New targets for antimigraine drug development. In: Goadsby PJ, Silberstein SD, eds. Headache: Bluebooks of Practical Neurology. Vol. 17. Philadelphia, PA: Butterworth-Heinemann; 1997:59-120.
- Burstein R, Cutrer MF, Yarnitsky D. The development of cutaneous allodynia during a migraine attack: clinical evidence for the sequential recruitment of spinal and supraspinal nociceptive neurons in migraine. Brain. 2000;123 (Pt 8):1703-1709.
- Diener HC et al. A practical guide to the management and prevention of migraine. Drugs. 1998; 56(5):811-824.
- Silberstein SD. Practice parameter: evidence-based guidelines for migraine headache (an evidence-based review): report of the Quality Standards Subcommittee of the American Academy of Neurology. Neurology. 2000;55(6):754-762.
- Lipton RB, Stewart WF, Ryan RE. Efficacy and safety of acetaminophen, aspirin, and caffeine in alleviating migraine headache pain: three double-blind, randomized, placebo-controlled trials. Arch Neurol. 1998;55(2):210-217.
- Goadsby PJ. The pharmacology of headache. Prog Neurobiol. 2000;62(5):509-525.
- Ferrari MD, Roon KI, Lipton RB, Goadsby PJ. Oral triptans (serotonin 5-HT(1B/1D) agonists) in acute migraine treatment: a meta-analysis of 53 trials. Lancet. 2001;358(9294):1668-1675.
- Worldwide Product Safety and Pharmacovigilance Document. December 1999.
- Gray RN, Goslin RE, McCrory DC, et al. Drug Treatments for the Prevention of Migraine Headache. Technical Review 2.3. Duke University: US Department of Health and Human Services, Agency for Health Care Policy and Research; February 1999. NTIS Accession No. PB99-127953. Available at: http://www.clinpol.mc.duke.edu/.
- Lipton RB, Diamond S, Reed M, et al. Migraine diagnosis and treatment: Results from the American Migraine Study II. Headache. 2001;41(7):638-645.
- Rasmussen BK, Jensen R, Schroll M, Olesen J. Epidemiology of headache in a general population – a prevalence study. J Clin Epidemiol. 1991;44:1147-1157.
- Raskin NH. Headache. 2nd ed. New York: Churchill Livingstone; 1988.
- Barbanti P, Fabbrini G, Pesare M, Cerbo R. Neurovascular symptoms during migraine attacks. [abstract] Cephalalgia. 2001;21(4):295.
- Kaniecki R. Migraine headache exacerbation with sumatriptan injection: a sign of supratherapeutic dosing? [abstract] Cephalalgia. 2001;21(4):413.
- Kayan A, Hood JD. Neuro-otological manifestations of migraine. Brain. 1984;107:1123.
- Wladislavosky-Waserman P, Facer G et al. Meniere’s disease: a 30-year epidemiologic and clinical study in Rochester, MN, 1951-1980. Laryngoscope. 1996;94:1098-1102.
- Vass Z, Dai CF et al. Co-localization of the vanilloid capsaicin receptor and substance P in sensory nerve fibers innervating cochlear and vertebro-basilar arteries. Neuroscience. 2004;124:919-927.
- Buchholz D. Heal your Headache the 1-2-3 Program. Workman Publishing Company, New York, NY. 2002.
- Sacks O. Migraine. Vintage Books, New York, NY. 1992.
- Robbins L. Management of Headache and Headache Medications, 2nd Edition.. Springer-Verlag, New York, NY. 2000.

Information Provided by Dr. Michael Teixido, MD
Dr. Teixido is a board certified Otolaryngologist and Otologist/Neurotologist, with a special interest in medical and surgical conditions that affect hearing and balance. He is actively pursuing his goals of advancing the study and understanding of problems involving hearing and balance as a result of hereditary hearing conditions in his own family. View Dr. Teixido's Full Bio
FOULKSTONE
PLAZA
1401 Foulk Road.,
Suite 205
Wilmington, DE 19803
Phone: (302) 998-0300
Fax: (302) 478-8069
Greenville
Location
1011 Centre Rd,
Suite 200,
Wilmington DE 19805
Phone: (302) 998-0300
Fax: (302) 543-8456
MIDDLETOWN
CROSSING
306 EastMain Street
Middletown, DE 19709
Phone: (302) 998-0300
Fax: (302) 376-5251
NEWARK- IRON HILL
CORPORATE CENTER
700 Prides Crossing
Suite 200
Newark, DE 19713
Phone: (302) 998-0300
Fax: (302) 998-5111
